A osteocondrose da columna vertebral é unha lesión dexenerativa-distrófica dos discos intervertebrais, do corpo vertebral, do aparello ligamentoso, na que se destrúe o tecido óseo e cartílago da columna cervical, torácica e lumbar.
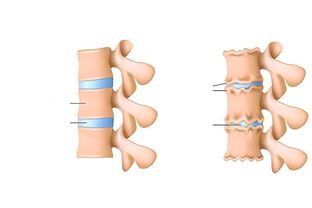
A patoloxía afecta a todo o segmento motor da columna vertebral, o disco, tanto os corpos vertebrais como as estruturas adxacentes do nervio e do músculo. A esta enfermidade chámaselle a miúdo "a enfermidade da civilización", que está asociada a postura vertical e estrés na columna vertebral todos os días.
A principal causa de osteocondrose espinal é o microtrauma durante o esforzo físico, unha dieta pouco saudable, un estilo de vida sedentario e incluso unha predisposición xenética. Se esta enfermidade progresa, primeiro sofren o disco intervertebral e as estruturas adxacentes a el. A parte central do disco cambia, o que leva á perda das propiedades de absorción de choques da vértebra, como resultado das cales se forman gretas e adelgazamento no anel fibroso.
Os estatísticos estadounidenses din que a primeira razón para limitar a actividade das persoas menores de 45 anos é a dor na columna dorsal e cervical. A maioría dos residentes urbanos, condutores, que pasan unha parte importante do seu tempo sentado, recargando a columna vertebral, corren risco.
A osteocondrose é a causa de máis do 70% dos casos de dor nas costas. O risco de enfermidade aumenta coa idade.
Etioloxía e patoxénese da osteocondrose espinal
A osteocondrose espinal ten unha patoxénese a longo prazo (desde varios meses ata décadas). Depende dos factores que afectan o desenvolvemento da enfermidade.
Factores de risco:
- Idade. As persoas maiores (maiores de 60 anos) están en risco. En menores de 35 anos, a enfermidade é rara. Como resultado dos cambios relacionados coa idade, as violacións prodúcense no fondo hormonal humano, o que fai que o tecido muscular e as paredes dos vasos sanguíneos sexan máis porosos, o que significa que é máis vulnerable. Isto provoca trastornos metabólicos, sobrecarga os discos intervertebrais.
- Enfermidades autoinmunes que poden percibir o tecido da cartilaxe como estraño e comezar a destruílo.
- Lesións medulares. Esta é unha das principais razóns para o desenvolvemento da osteocondrose nos mozos. Crese que máis da metade das persoas con lesións medulares en idades temperás padecen osteocondrose da columna vertebral na vellez.
- Sobrepeso, que reduce o desgaste dos discos intervertebrais. Os discos cartilaxinosos serven como unha especie de amortecedores para a columna vertebral, que aseguran a súa mobilidade durante a actividade física, camiñar, correr, etc. e protexen o tecido óseo da destrución e da aparición de microfisuras. A gravidade do peso extra fai que a carga sexa aínda máis intensa, o que acelera o proceso de destrución de discos cartilaxinosos.
- Pés planos.
- Predisposición xenética.
- Enfermidades do sistema endócrino, que provocan trastornos metabólicos, que á súa vez afectan negativamente o estado do tecido da cartilaxe.
A osteocondrose pode estar nun "estado latente" por moito tempo. Moitos pacientes aprenden sobre a enfermidade en presenza de dor severa, cando o proceso distrófico no tecido da cartilaxe xa danou as raíces nerviosas.
Hai tales etapas na patoxénese da osteocondrose espinal:
- Violación da circulación sanguínea nos discos intervertebrais e estruturas adxacentes.
- Trastornos hormonais e metabólicos no corpo e nos discos intervertebrais, en particular.
- Procesos de degradación do núcleo pulposo. Nesta fase, a estrutura do disco intervertebral cambia: o núcleo diminúe, o disco en si faise máis delgado, aumenta a carga do anillo fibroso, o que conleva varias estratificacións, microfisuras e ás veces roturas.
- Protrusión dos discos intervertebrais: protrusión do tecido dos discos intervertebrais, a miúdo cara á canle espinal, afectando a el, causando unha forte dor.
- Hernia intervertebral. A progresión do saínte leva á destrución dos ligamentos, un cambio na altura e forma do disco, que á súa vez provoca a formación de hernias.
- Compresión das arterias radiculares.
- Insuficiencia crónica de subministración de sangue á medula espiñal.
Síntomas da osteocondrose espinal
A medida que se desenvolve a osteocondrose, aparecen patoloxías nos discos intervertebrais e na propia cartilaxe, que posteriormente se superpoñen e poden provocar a aparición dunha hernia intervertebral.
Os síntomas poden ser xerais e específicos, característicos de cambios patolóxicos na cartilaxe, discos intervertebrais e tecidos adxacentes.
O primeiro sinal de osteocondrose debe denominarse dor nas costas, entumecemento das seccións vertebrais, movemento limitado, aumento da dor durante o esforzo físico.
Síntomas específicos da osteocondrose:
- A osteocondrose cervical caracterízase por unha alteración da circulación sanguínea, que provoca mareos, dor e tinnitus, dor de cabeza. O cerebro está pouco enriquecido con osíxeno e nutrientes, polo que unha persoa experimenta un estado estresante.
- Osteocondrose da rexión torácica, a miúdo acompañada de neuralxia intercostal. Hai dor no peito e nas costelas.
- A osteocondrose da columna lumbar provoca o desenvolvemento de enfermidades do lumbago, lumbosacra (ciática) e ciática lumbar. Con ciática, o nervio ciático está afectado, obsérvase dor e hipotensión nas nádegas e obsérvase hipotensión nos becerros.
Síntomas da osteocondrose cervical:
- Cirvicalxia: dor na columna cervical. A natureza da dor é variada (aburrida, aguda, agravada inclinando a cabeza e o torso, cando tose), dependendo do factor que afecte a esta parte da columna vertebral.
- Cervicobraquialxia: dor na columna cervical, irradiando ao brazo, adormecemento.
- Artrose e artrite ombreiro-escapulares: dor na articulación do ombreiro, na clavícula, limitando o movemento do brazo de arriba a abaixo.
- Epicondilose: dor na articulación do cóbado, movemento limitado.
- Síndrome da arteria vertebral: a chamada enxaqueca cervical, dores na cabeza e cervicais, náuseas, ás veces vómitos, alteración da coordinación dos movementos: asombrosa ao camiñar, tinnitus.
Un dos signos máis comúns de osteocondrose cervical é a circulación sanguínea prexudicada, que leva a mareos frecuentes, desmaios e dores de cabeza.
Síntomas da osteocondrose mamaria:
- Toracalxia: dor no peito, dor asociada á inmobilidade (que se manifesta con sentado prolongado, pola noite), agravada pola actividade física, respiración profunda, tose.
- Síndrome cardíaco.
- Síndrome da parede torácica posterior: dor na zona dos omóplatos, a dor depende da posición do corpo.
- Síndrome do músculo escaleno anterior.
- Síndrome truncálxica: dor na metade do peito.
- Agravamento da neuralxia intercostal.
Síntomas da osteocondrose lumbar:
- Lumbodinia: dor na parte inferior das costas, lumbago. O paciente sente molestias ao intentar sentarse ou levantarse. A dor intensifícase coa actividade física, tose, respira profundamente e inclínase.
- Lumboischialgia: dor na parte inferior das costas, irradiando ata a perna. Pode haber parestesia, adormecemento das pernas, espasmos musculares e dor nas articulacións.
- Síndromes vasculares - debutan coa compresión dos vasos sanguíneos, non van acompañados de dor, hai debilidade nos músculos, síndrome do cono - debilidade nos dous pés, disfunción dos órganos pélvicos.
Os síntomas da osteocondrose na columna lumbar son diversos. Esta parte da columna vertebral está máis cargada que outras.
Diagnóstico de osteocondrose espinal
Na primeira dor nas costas, debe realizarse un exame para determinar a fonte da dor. A osteocondrose é unha enfermidade de difícil diagnóstico, xa que a dor pode ser causada por outras patoloxías non relacionadas coa columna vertebral. O paciente necesitará consultas de varios especialistas: un neurólogo, en primeiro lugar un ortopedista, un vertebrólogo.
Métodos para o diagnóstico de osteocondrose:
- Radiografía. Lévase a cabo para determinar con precisión a altura dos discos intervertebrais ou os cambios na estrutura das vértebras, os cambios no diámetro dos buratos entre as vértebras. Os raios X fanse a miúdo en dúas posicións: deitado de costas e de costado. Dúas proxeccións diferentes de imaxes permiten determinar con maior precisión a presenza de patoloxía. Ás veces faise unha radiografía coa mandíbula inferior abaixo.
- Resonancia magnética e TC. Os resultados da resonancia magnética considéranse máis precisos e axudan a determinar rapidamente a localización de segmentos afectados pola patoloxía, a presenza ou ausencia de hernias intervertebrais, a compresión das raíces.
- Probas de laboratorio: análise de sangue para determinar o nivel de calcio no sangue e a velocidade de sedimentación dos eritrocitos. As probas de laboratorio prescríbense dende o primeiro; máis recentemente, con base nestes resultados, o médico diríxeas ao diagnóstico de hardware.
É importante diferenciar a osteocondrose da columna vertebral noutras enfermidades cun cadro clínico similar, por exemplo: neoplasias na columna vertebral de natureza oncolóxica, violación da integridade do tecido da cartilaxe, inflamación, claudicación intermitente, formación de quistes nos órganos internos, urolitíase, gastrite, ulcerosa, pielonefritis, anxina de peito, trastornos do sistema nervioso. Para este propósito, pódense prescribir estudos sobre o sistema dixestivo, o sistema nervioso e a circulación sanguínea. Utilízanse os seguintes métodos de diagnóstico: cardiograma, ultrasóns, electroencefalografía, exame endoscópico (órganos dixestivos).
Complicacións da osteocondrose
Na maioría das veces, o curso desta enfermidade vai acompañado de complicacións neurolóxicas:
- Etapa. Complicacións causadas por saíntes: sensacións dolorosas de disparo.
- Etapa. Radiculite, que se caracteriza por síndromes de dor e outros síntomas, dependendo da localización da radiculite.
- Etapa. Patoloxía das raíces e do nervio espiñal, a presenza de hernias intervertebrais. A miúdo prodúcese paresis muscular, o que resulta nunha parálise de todo o corpo.
- Etapa. Violación da circulación sanguínea e subministro de sangue a toda a medula espiñal. Síntomas: dor lumbar persistente, parálise de certos grupos musculares, derrame isquémico da medula espiñal.
Tratamento da osteocondrose da columna vertebral
O proceso de tratar calquera tipo de osteocondrose persegue un obxectivo: aliviar a dor, evitar a destrución e deformación dos tecidos da columna vertebral. O tratamento pode ser conservador ou cirúrxico. O tipo e o método de tratamento prescríbense individualmente para cada paciente, en función do diagnóstico (estadio, tipo de enfermidade, benestar xeral do paciente).
No período agudo da síndrome da dor, recoméndase relaxación e descanso, pódense prescribir antiinflamatorios (dicloberl, voltaren), inxeccións de mesturas antiespasmódicas, vitamina B, preparados para frotar - mergullo, larkspur, etc. , a medida que a síndrome da dor diminúa. educación física e fisioterapia (correntes diadinámicas, electroforese, magnetoterapia).
O tratamento conservador leva uns dous meses. Ademais dos métodos de tratamento listados, tamén se poden usar masaxes, terapia manual, reflexoloxía e extracción. O resultado dun tratamento conservador depende directamente da persistencia e dilixencia do paciente.
Tamén hai un método cirúrxico de tratamento, que se usa en presenza de hernias intervertebrais de máis de seis meses de vida, compresión das raíces da medula espiñal debido a un estreitamento da brecha entre as vértebras. O principio do tratamento cirúrxico é eliminar o disco deformado. O período de rehabilitación despois da cirurxía é de aproximadamente seis meses. A rehabilitación inclúe terapia de exercicio, fisioterapia e toma de vitaminas.
A prevención da osteocondrose da columna vertebral consiste en combater os factores de risco: manter un estilo de vida activo, practicar deporte, nutrirse adecuadamente, usar corsés e cintos especiais ao cargar a parte traseira, durmir en colchóns e almofadas ortopédicas, evitar hipotermia e lesións.





































